Jako genetyk, często spotykam się z pytaniami dotyczącymi podstawowych zagadnień związanych z ludzkim genomem. Jednym z nich jest kwestia liczby chromosomów u kobiet. W tym artykule nie tylko precyzyjnie odpowiem na to pytanie, ale również zagłębię się w fascynujący świat genetycznych podstaw płci, a także omówię najczęstsze zaburzenia chromosomowe, które mogą dotyczyć kobiet. Zrozumienie tych mechanizmów jest kluczowe dla pełniejszej wiedzy o naszym organizmie i jego niezwykłej złożoności.
Kobieta ma 46 chromosomów, w tym parę XX, co stanowi jej standardowy kariotyp genetyczny
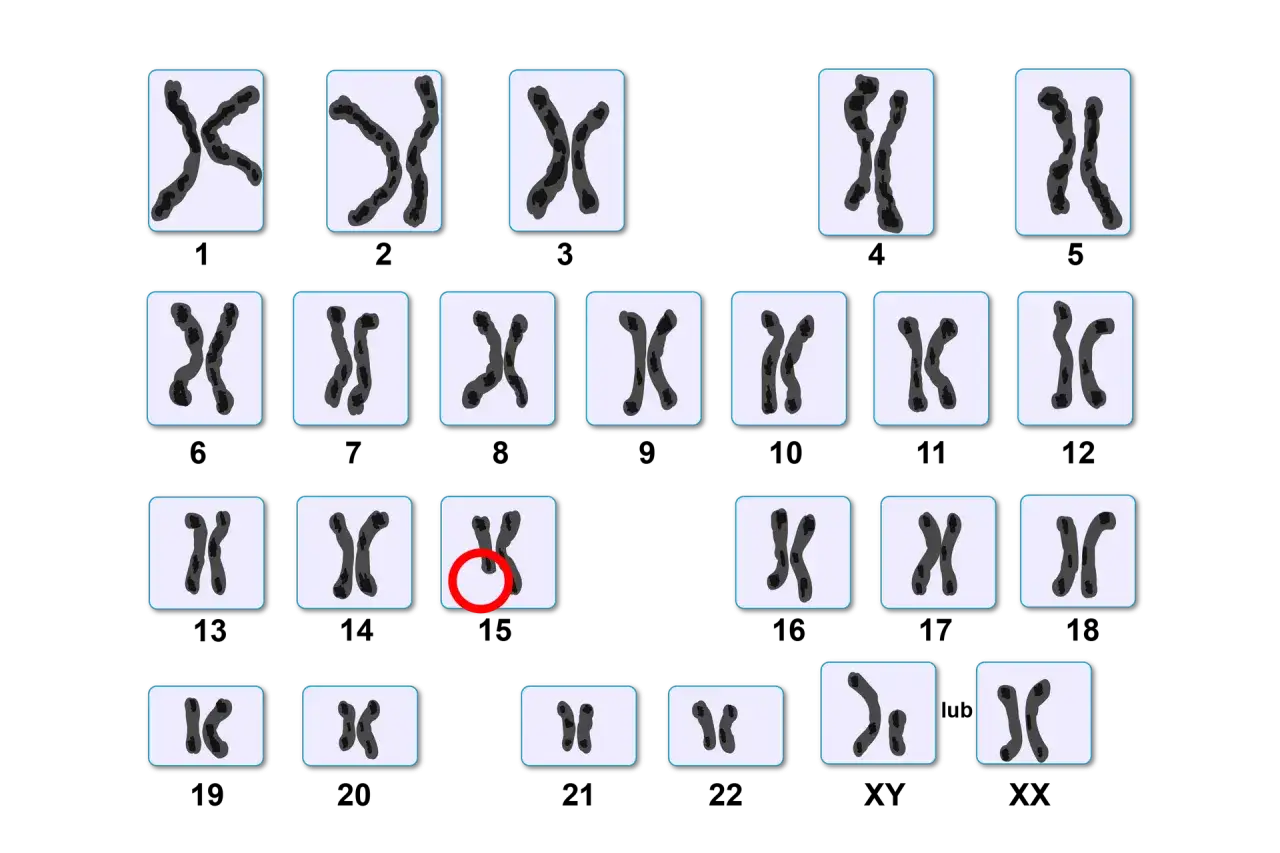
- Zdrowa kobieta posiada 46 chromosomów, ułożonych w 23 pary.
- W skład tego zestawu wchodzą 22 pary chromosomów autosomalnych oraz jedna para chromosomów płci, oznaczana jako XX.
- Płeć genetyczna żeńska (XX) jest determinowana przez dziedziczenie chromosomu X od każdego z rodziców.
- Mężczyźni posiadają kariotyp 46, XY, z chromosomem Y zawierającym gen SRY, kluczowy dla rozwoju cech męskich.
- Najczęstsze zaburzenia liczby chromosomów u kobiet to Zespół Turnera (45, X) i Zespół potrójnego X (47, XXX).
- Diagnostyka aberracji chromosomowych jest możliwa poprzez badanie kariotypu z krwi oraz badania prenatalne.
Genetyczny kod kobiecości: odkryj podstawy ludzkiego kariotypu
Czym są chromosomy i dlaczego ich liczba ma znaczenie?
Chromosomy to niezwykłe struktury znajdujące się w jądrze każdej komórki naszego ciała. Można je sobie wyobrazić jako ciasno zwinięte nici DNA, które zawierają cały nasz materiał genetyczny geny, odpowiedzialne za dziedziczenie cech, od koloru oczu po predyspozycje do chorób. Ich prawidłowa liczba i struktura są absolutnie kluczowe dla zdrowego rozwoju i funkcjonowania organizmu. Jakiekolwiek odchylenia mogą prowadzić do poważnych konsekwencji zdrowotnych, co obserwuję w swojej codziennej praktyce.
46 chromosomów: standardowy zestaw dla człowieka
Standardowy ludzki kariotyp, czyli pełny zestaw chromosomów, składa się z 46 chromosomów. Są one zorganizowane w 23 pary. Z tego 22 pary to tak zwane chromosomy autosomalne, które odpowiadają za większość naszych cech dziedzicznych, niezwiązanych bezpośrednio z płcią. Pozostała jedna para to chromosomy płci, które, jak sama nazwa wskazuje, determinują płeć genetyczną osobnika.
Para chromosomów XX: genetyczny podpis kobiety
Przechodząc do sedna pytania, zdrowa kobieta posiada właśnie 46 chromosomów, a jej para chromosomów płci to XX. Oznacza to, że każdy z rodziców przekazuje jej po jednym chromosomie X. To właśnie ta konfiguracja genetyczna jest podstawą determinacji płci żeńskiej i stanowi unikalny genetyczny podpis każdej kobiety. Zawsze podkreślam moim pacjentom, jak precyzyjny i złożony jest ten mechanizm.
XX kontra XY: kluczowe różnice w chromosomach płci
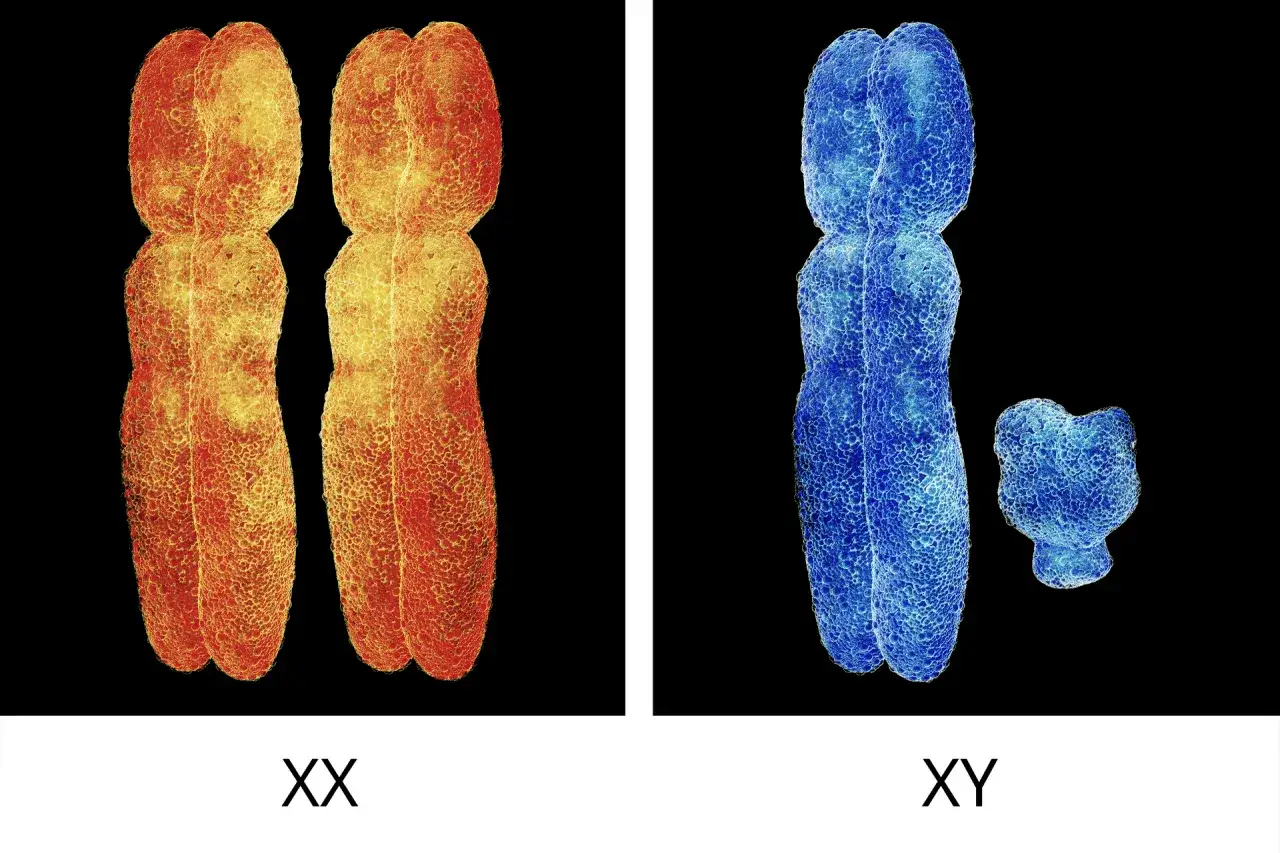
Rola chromosomu X: więcej niż tylko determinacja płci
Chromosom X, obecny zarówno u kobiet, jak i u mężczyzn, jest znacznie większy i bogatszy w geny niż chromosom Y. Zawiera on setki genów, które są odpowiedzialne nie tylko za determinację płci, ale także za wiele innych kluczowych funkcji organizmu. Wiele z tych genów kontroluje rozwój mózgu, układu nerwowego, a także wpływa na różne aspekty metabolizmu i odporności. U kobiet, posiadających dwa chromosomy X, jeden z nich jest zazwyczaj inaktywowany w każdej komórce, co jest fascynującym mechanizmem równoważenia dawek genów.
Jak chromosom Y kształtuje płeć męską?
Chromosom Y, obecny wyłącznie u mężczyzn, jest znacznie mniejszy i zawiera znacznie mniej genów niż chromosom X. Jego najważniejszym elementem jest gen SRY (Sex-determining Region Y). To właśnie ten gen, aktywując kaskadę innych genów, jest kluczowy dla rozwoju męskich cech płciowych, w tym jąder, które produkują testosteron. Bez genu SRY, zarodek rozwijałby się w kierunku żeńskim, niezależnie od obecności innych genów.
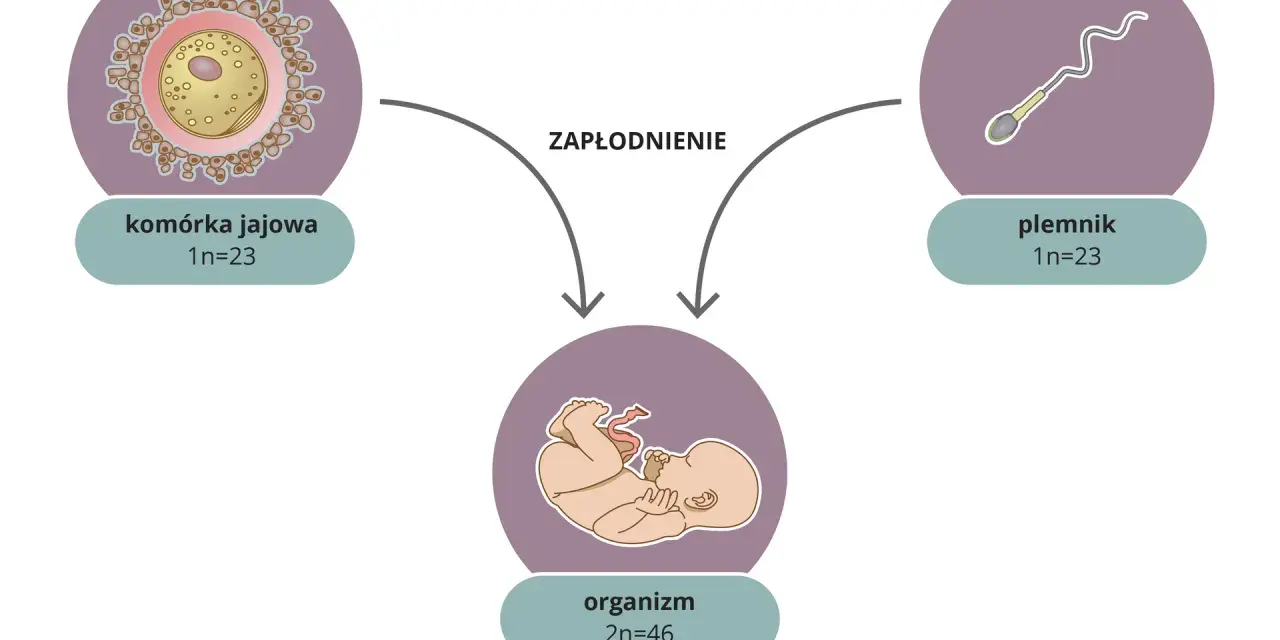
Dlaczego to plemnik decyduje o płci dziecka?
Mechanizm determinacji płci jest prosty, ale często niezrozumiały. Komórka jajowa kobiety zawsze wnosi chromosom X. Natomiast plemnik mężczyzny może zawierać chromosom X lub Y. Jeśli komórka jajowa zostanie zapłodniona przez plemnik z chromosomem X, powstanie zarodek o kariotypie XX będzie to dziewczynka. Jeśli natomiast plemnik będzie niósł chromosom Y, powstanie zarodek XY będzie to chłopiec. To właśnie dlatego to plemnik, a nie komórka jajowa, decyduje o płci genetycznej przyszłego dziecka.
Gdy natura się myli: nieprawidłowa liczba chromosomów
Aberracje chromosomowe: kiedy jeden chromosom to za mało lub za dużo
Niestety, natura czasem popełnia błędy, co prowadzi do tak zwanych aberracji chromosomowych. Są to zmiany w liczbie lub strukturze chromosomów, które mogą mieć poważne konsekwencje dla zdrowia i rozwoju. Najczęstszym typem aberracji liczbowych są aneuploidie, czyli sytuacje, gdy brakuje jednego chromosomu (monosomia) lub jest ich za dużo (trisomia). Taki brak lub nadmiar może drastycznie wpływać na ekspresję genów i prowadzić do szeregu zaburzeń rozwojowych, co jest obszarem moich intensywnych badań.
Jakie są przyczyny nieprawidłowości w liczbie chromosomów?
- Nondysjunkcja podczas podziałów komórkowych: To najczęstsza przyczyna. Polega na nieprawidłowym rozdzieleniu chromosomów podczas mejozy (tworzenia komórek rozrodczych jajowych lub plemników) lub mitozy (podziału komórek somatycznych). W rezultacie komórki potomne otrzymują zbyt wiele lub zbyt mało chromosomów.
- Wiek matki: Ryzyko nondysjunkcji rośnie wraz z wiekiem matki, szczególnie po 35. roku życia.
- Czynniki środowiskowe: Chociaż rzadziej, niektóre czynniki środowiskowe, takie jak promieniowanie czy niektóre chemikalia, mogą zwiększać ryzyko aberracji.
- Dziedziczenie: W niektórych przypadkach aberracje mogą być dziedziczone, choć jest to mniej powszechne niż spontaniczne błędy.
Zespół Turnera: życie z jednym chromosomem X (kariotyp 45, X)
Czym dokładnie jest monosomia chromosomu X?
Zespół Turnera to jedna z najczęściej występujących aberracji chromosomowych u kobiet. Charakteryzuje się monosomią chromosomu X, co oznacza, że zamiast dwóch chromosomów X, kobieta posiada tylko jeden. Jej kariotyp to 45, X. Choroba ta występuje z częstością około 1 na 2500-3000 urodzonych dziewczynek. Jest to stan, który ma znaczący wpływ na rozwój, a moja rola często polega na wspieraniu pacjentek i ich rodzin w zrozumieniu i radzeniu sobie z nim.
Najważniejsze objawy i cechy Zespołu Turnera, na które warto zwrócić uwagę
- Niski wzrost: Jest to jedna z najbardziej charakterystycznych cech. Kobiety z Zespołem Turnera osiągają średnio około 143 cm wzrostu.
- Nieprawidłowe funkcjonowanie lub brak jajników: Prowadzi to do pierwotnej niewydolności jajników, co skutkuje bezpłodnością i brakiem miesiączki (amenorrhea).
- Charakterystyczne cechy wyglądu: Mogą obejmować płetwiastą szyję (fałdy skórne na bocznych stronach szyi), nisko osadzone uszy, szeroko rozstawione brodawki sutkowe, obrzęki dłoni i stóp (szczególnie w okresie noworodkowym).
- Problemy z sercem i nerkami: Częściej występują wady serca (np. koarktacja aorty) i wady nerek.
- Intelekt: Co ważne, intelekt kobiet z Zespołem Turnera jest zazwyczaj w normie, choć mogą występować specyficzne trudności w nauce, zwłaszcza w zakresie zdolności przestrzennych i matematycznych.
Jak wygląda diagnostyka i jakie są możliwości leczenia?
Diagnostyka Zespołu Turnera opiera się głównie na badaniu kariotypu, które potwierdza obecność 45, X. Często podejrzenie pojawia się już w okresie prenatalnym podczas badań USG. Leczenie jest przede wszystkim objawowe i ma na celu minimalizowanie skutków choroby. Obejmuje ono terapię hormonalną: podawanie hormonu wzrostu w dzieciństwie w celu zwiększenia wzrostu oraz estrogenów w okresie dojrzewania, aby wywołać rozwój cech płciowych i zapobiec osteoporozie. Regularne kontrole kardiologiczne i nefrologiczne są również niezbędne.
Płodność i codzienne funkcjonowanie kobiet z Zespołem Turnera
Większość kobiet z Zespołem Turnera jest bezpłodna z powodu dysfunkcji jajników. Jednak dzięki postępowi w medycynie, niektóre z nich mogą rozważyć macierzyństwo poprzez zapłodnienie in vitro z wykorzystaniem komórek jajowych dawczyni. W życiu codziennym, z odpowiednim wsparciem medycznym, psychologicznym i edukacyjnym, kobiety z Zespołem Turnera mogą prowadzić satysfakcjonujące i pełne życie. Podkreślam to zawsze, aby rozwiać obawy i pokazać, że diagnoza to nie wyrok, a jedynie punkt wyjścia do odpowiedniego zarządzania zdrowiem.
Zespół potrójnego X (47, XXX): cicha anomalia genetyczna
Zrozumieć trisomię X: czym jest "Zespół supersamicy"?
Zespół potrójnego X, znany również jako trisomia chromosomu X, to obecność dodatkowego chromosomu X w każdej komórce, co daje kariotyp 47, XXX. Występuje z częstością około 1 na 1000 urodzonych dziewczynek. Dawniej, niestety, używano mylącej nazwy "Zespół supersamicy", która sugerowała nadmierną kobiecość lub inne nieprawdziwe cechy. Jest to określenie absolutnie nieadekwatne i stygmatyzujące, które nie oddaje rzeczywistego obrazu tego zespołu, charakteryzującego się często bardzo łagodnymi objawami.
Dlaczego objawy są często łagodne i trudne do zauważenia?
Jedną z najbardziej intrygujących cech Zespołu potrójnego X jest to, że jego objawy są często bardzo łagodne, a nawet niezauważalne. Wiele kobiet z kariotypem 47, XXX nigdy nie zostaje zdiagnozowanych i żyje normalnie, nie wiedząc o swojej genetycznej odmienności. Wynika to prawdopodobnie z mechanizmu inaktywacji chromosomu X, który sprawia, że nadmiar materiału genetycznego jest w dużej mierze "wyciszony", minimalizując jego negatywne skutki.
Potencjalny wpływ na rozwój, naukę i płodność
- Wyższy wzrost: Kobiety z Zespołem potrójnego X często są wyższe niż przeciętnie.
- Problemy z nauką: Mogą występować łagodne trudności w nauce, zwłaszcza w zakresie mowy i języka, ale zazwyczaj są one do opanowania przy odpowiednim wsparciu.
- Osłabione napięcie mięśniowe (hipotonia): Może prowadzić do opóźnienia w rozwoju motorycznym.
- Problemy emocjonalne i społeczne: Czasami obserwuje się zwiększoną nieśmiałość, lęk lub trudności w nawiązywaniu kontaktów społecznych.
- Zaburzenia miesiączkowania i płodność: Płodność jest zazwyczaj zachowana, choć u niektórych kobiet mogą występować nieregularne miesiączki lub wcześniejsza menopauza.
Jak diagnozuje się Zespół potrójnego X?
Podobnie jak w przypadku Zespołu Turnera, główną metodą diagnostyki Zespołu potrójnego X jest badanie kariotypu. Często diagnoza stawiana jest przypadkowo, np. podczas badań genetycznych wykonywanych z innych przyczyn (np. w związku z problemami z płodnością lub w ramach diagnostyki prenatalnej). Ponieważ objawy są często subtelne, świadomość istnienia tego zespołu jest kluczowa dla wczesnego wykrycia i ewentualnego wdrożenia wsparcia.
Opcje diagnostyczne w Polsce: czy można sprawdzić liczbę chromosomów?
Badanie kariotypu z krwi: kiedy warto je wykonać?
Badanie kariotypu z próbki krwi jest podstawową i najczęściej wykonywaną metodą diagnostyki aberracji chromosomowych. Polega na pobraniu niewielkiej próbki krwi, z której izolowane są limfocyty. Następnie są one hodowane, a chromosomy analizowane pod mikroskopem. Pozwala to na dokładne policzenie chromosomów i ocenę ich struktury. Wskazania do wykonania badania kariotypu są różnorodne i obejmują m.in. podejrzenie choroby genetycznej u dziecka, niepłodność (zarówno u kobiet, jak i mężczyzn), nawracające poronienia, występowanie chorób genetycznych w rodzinie czy niejasne cechy dysmorficzne.
Diagnostyka prenatalna: jakie badania wykrywają wady genetyczne w ciąży?
- Inwazyjne badania prenatalne: Do tej grupy należą amniopunkcja (pobranie płynu owodniowego) i biopsja kosmówki (pobranie fragmentu łożyska). Są to badania diagnostyczne, które pozwalają na pewne wykrycie aberracji chromosomowych u płodu. Wykonuje się je w przypadku wysokiego ryzyka wad genetycznych, np. gdy wiek matki przekracza 35 lat, w poprzednich ciążach występowały wady genetyczne, lub gdy nieinwazyjne badania przesiewowe wskazują na podwyższone ryzyko.
- Nieinwazyjne badania przesiewowe (NIPT): To nowoczesne testy, które analizują wolne DNA płodu krążące w krwi matki. Pozwalają one na wczesne oszacowanie ryzyka wystąpienia najczęstszych trisomii (np. Zespołu Downa, Edwardsa, Patau) oraz aberracji chromosomów płci (w tym Zespołu Turnera i Zespołu potrójnego X). Są to badania przesiewowe, a nie diagnostyczne, co oznacza, że w przypadku wyniku pozytywnego, zawsze zaleca się potwierdzenie diagnozy badaniem inwazyjnym.